1. Introduzione
La radiazione solare ultravioletta (UV) che raggiunge la superficie terrestre è composta da raggi UVB (290 - 320 nm) e da raggi UVA, a loro volta distinguibili in raggi UVA1 (o UVA lunghi, 340-400 nm) e UVA2 (o UVA corti, 320 - 340 nm) . I raggi UVA, in particolare gli UVA1, rappresentano la quasi totalità dei raggi UV a cui siamo esposti. In generale, i raggi UVA mostrano una capacità di penetrare i tessuti più elevata rispetto alle altre radiazioni UV (riuscendo a oltrepassare l’epidermide e raggiungendo il derma) e meno influenzata da fattori meteorologici e geografici, come altitudine e latitudine. Per questo motivo, la pelle è suscettibile ai rischi da esposizione ai raggi UVA non solo d’estate, ma durante tutto l’arco dell’anno. Tali rischi possono essere associati sia all’esposizione acuta che all’esposizione cronica alla luce del sole; le conseguenze cliniche variano da danni a breve termine (eritema, infiammazione, iperpigmentazione) a quelli a lungo termine. Tra questi ultimi sono inclusi i tumori cutanei, il photoaging (accumulo di processi degenerativi e di invecchiamento precoce della pelle, causati principalmente dalle radiazioni UVA), la foto-immunosoppressione (che promuove indirettamente la carcinogenesi) e i disturbi della pigmentazione. In particolare, l’esposizione ai raggi UV è il fattore di rischio ambientale più significativo per tutti i tipi di tumori cutanei, mentre, più recentemente, la luce visibile (400 – 700 nm) e gli infrarossi A (700 - 1400 nm) sono stati identificati come fattori di rischio per il photoaging e alcune tipologie di disordini pigmentari.1-4
Proteggere la pelle dall’esposizione solare è quindi una strategia preventiva fondamentale nei confronti di patologie potenzialmente gravi. I risultati di un sondaggio pubblicato nel 2021, che ha indagato attitudine e abitudini fotoprotettive in una popolazione di 17.000 adulti in 17 paesi a livello globale, non sono stati incoraggianti: sebbene l’88% dei partecipanti abbia riferito di essere consapevole della relazione tra esposizione solare e potenziali rischi per la salute, solo il 12% ha dichiarato di utilizzare delle forme di fotoprotezione durante l’esposizione alla luce solare, mentre il 23% ritiene che, quando la pelle è già abbronzata, non sia necessario proteggerla dalla luce.4
L’importanza e l’efficacia dei prodotti per la protezione solare è stata evidenziata dalla Comunità Europea già nel 2006: la Commissione, in particolare, ha evidenziato che i prodotti solari in grado di esercitare un reale effetto preventivo devono proteggere sia dai raggi UVB che da quelli UVA, con un fattore di protezione UVA pari a 1/3 del fattore di protezione solare. Un’ulteriore importante raccomandazione esplicitata nel documento del 2006 è quella relativa alla necessità di proteggere dall’esposizione al sole la pelle dei bambini, come strategia preventiva nei confronti dello sviluppo di tumori cutanei in età più avanzata.5
La pelle dei neonati e dei bambini piccoli è infatti più sottile, più immatura dal punto di vista immunologico e contiene meno melanina. Subisce quindi maggiormente la penetrazione da parte dei raggi UV, e mostra una risposta immunologica ridotta ai danni da essi indotti. Eppure, fino all’80% dell’esposizione totale alla luce solare nel corso della vita avviene prima dei 18 anni, a causa dell’abitudine di passare più tempo all’aperto, ed è stato stimato che tra il 25% e il 50% della dose che una persona riceve prima dei 60 anni di età si accumula proprio durante l’infanzia. Di conseguenza, rispetto agli adulti i bambini mostrano un rischio maggiore di accumulo di danni UV-indotti, associato a un aumento significativo del rischio di futuri tumori della pelle: studi epidemiologici hanno evidenziato una maggiore incidenza di melanoma in persone con storia di scottature solari durante l’infanzia e l’adolescenza, con un rischio raddoppiato anche in caso di una sola scottatura. Data la particolare vulnerabilità di questa fascia d’età nei confronti degli effetti fotocarcinogenici del sole, la protezione solare è ancora più importante in questa fase. L’utilizzo regolare di creme solari durante l’infanzia e l’adolescenza è infatti associato a una riduzione di circa il 78% dell’incidenza di tumori cutanei non-melanoma nell’arco della vita, e dovrebbe essere la terza linea di difesa dalla luce solare, dopo l’utilizzo di indumenti coprenti e la ricerca dell’ombra (shading).3,6,7
2. Unmet needs e necessità di un documento di consensus
La volontà di delineare delle raccomandazioni condivise per la fotoprotezione in età pediatrica nasce dalla sempre maggiore consapevolezza, da parte delle società medico-scientifiche, circa i rischi legati all’esposizione solare. Tale consapevolezza, però, deve tradursi nell’acquisizione, nella diffusione e nell’applicazione di buone pratiche di fotoprotezione che siano chiare e scientificamente validate. Questo progetto (condotto anche grazie al supporto non condizionante di La Roche-Posay) ha quindi l’obiettivo di fornire raccomandazioni di riferimento per il pediatra nella sua attività quotidiana, che rappresentino uno strumento pratico e di supporto per la promozione di comportamenti fotoprotettivi consapevoli. In particolare, si è sentita la necessità di fare chiarezza sulla terminologia e sulle differenze/caratteristiche delle tipologie di prodotti disponibili per la fotoprotezione, nonché sugli apparenti rischi ad essi legati. Le raccomandazioni sono state stilate da 5 dermatologi della Società Italiana di Dermatologia Pediatrica (SIDERP) sulla base delle più recenti evidenze scientifiche e della letteratura dermatologica internazionale, con un approccio interdisciplinare, divulgativo e pragmatico.
3.1 I prodotti per la fotoprotezione non sono tutti uguali
La padronanza della corretta terminologia e la consapevolezza delle principali differenze tra i diversi prodotti per la protezione solare (nonché delle conseguenze che queste hanno in termini di efficacia e sicurezza) sono fondamentali per guidare genitori e caregiver nella scelta di fotoprotezione più adeguata.3
Agenti fotoprotettori
Gli agenti fotoprotettori si distinguono in fisici e chimici in base al meccanismo d’azione. I filtri fisici (o bloccanti), come ossido di zinco e biossido di titanio, agiscono principalmente creando una barriera che riflette, disperde o devia le radiazioni UV; i filtri chimici (o organici), come il PABA e i suoi derivati, contengono composti che assorbono l’energia UV e la disperdono sotto forma di calore. Entrambe le classi contribuiscono alla protezione da UVA e UVB; l’efficacia però dipende dai singoli ingredienti e dalla formulazione. Per esempio, perché i filtri fisici offrano protezione anche alle lunghezze d’onda più elevate, è spesso necessaria l’applicazione di uno strato di prodotto sufficientemente spesso.3
Sia i filtri fisici che quelli chimici sono sottoposti periodicamente a rigorose valutazioni di sicurezza in termini di potenziali tossicità locali o sistemiche. Con lo sviluppo di formulazioni basate su nanoparticelle (con diametro < 100 nm) la possibilità di un assorbimento sistemico dei principi attivi è stata indagata a fondo. Lo sviluppo di queste formulazioni è stato dettato da ragioni cosmetiche per migliorare la texture e ottenere dei prodotti più facilmente spalmabili che non lasciassero antiestetici aloni bianchi sulla pelle (inconveniente tipico dei filtri solari fisici come ossido di zinco e biossido di titanio). Le indagini hanno rilevato una penetrazione delle nanoparticelle limitata al solo strato corneo e quindi senza conseguenze per la salute. Di conseguenza, anche le formulazioni basate su nanoparticelle sono considerate generalmente efficaci e sicure dalle principali agenzie regolatorie del settore.3,8
Per quanto riguarda in maniera specifica i filtri chimici, i rari eventi avversi riportati sono di natura locale, come dermatite allergica da contatto e dermatite fotoallergica da contatto, più comunemente dovute a octocrylene, ossilbenzone e ottil-metossicinnamato. Sebbene non si tratti di reazioni gravi, si dovrebbe tenere conto del rischio aumentato di allergia in età pediatrica (nei confronti sia dei fotoprotettori che degli eccipienti) e di irritazioni cutanee e/o oculari (dato che i bambini tendono a toccarsi di più il viso, rispetto agli adulti).3,6,9,10
I dubbi sul potenziale impatto che i filtri chimici possono avere sul sistema endocrino, sollevati da alcuni autori ed enti, non hanno trovato alcun riscontro in ambito clinico. Sebbene uno studio del 201911 abbia dimostrato l’assorbimento sistemico di 4 filtri UV in condizioni di uso intensivo e ripetuto, gli autori stessi concludono che la maggior parte degli utilizzatori applica quantitativi decisamente inferiori rispetto a quelli applicati nella metodologia dello studio (spesso addirittura inferiori a quelli raccomandati nelle etichette dei singoli prodotti), e incoraggiano l’utilizzo delle creme solari in virtù dei loro comprovati benefici. In generale, le protezioni solari in commercio contengono ingredienti e filtri solari approvati e revisionati dagli enti regolatori e non hanno evidenziato problemi di sicurezza rilevanti né nei dati post-marketing né negli studi clinici di alta qualità.3,5,8,11,12
Quanta crema solare applicare? La quantità generalmente raccomandata affinché l’applicazione topica della crema solare raggiunga il grado di protezione dichiarato in etichetta corrisponde a 2 mg/cm2, cioè circa 1 cucchiaino di lozione per viso e collo, 2 per schiena e addome, 1 per ogni braccio e 2 per ogni gamba (Fig. 1).5,12
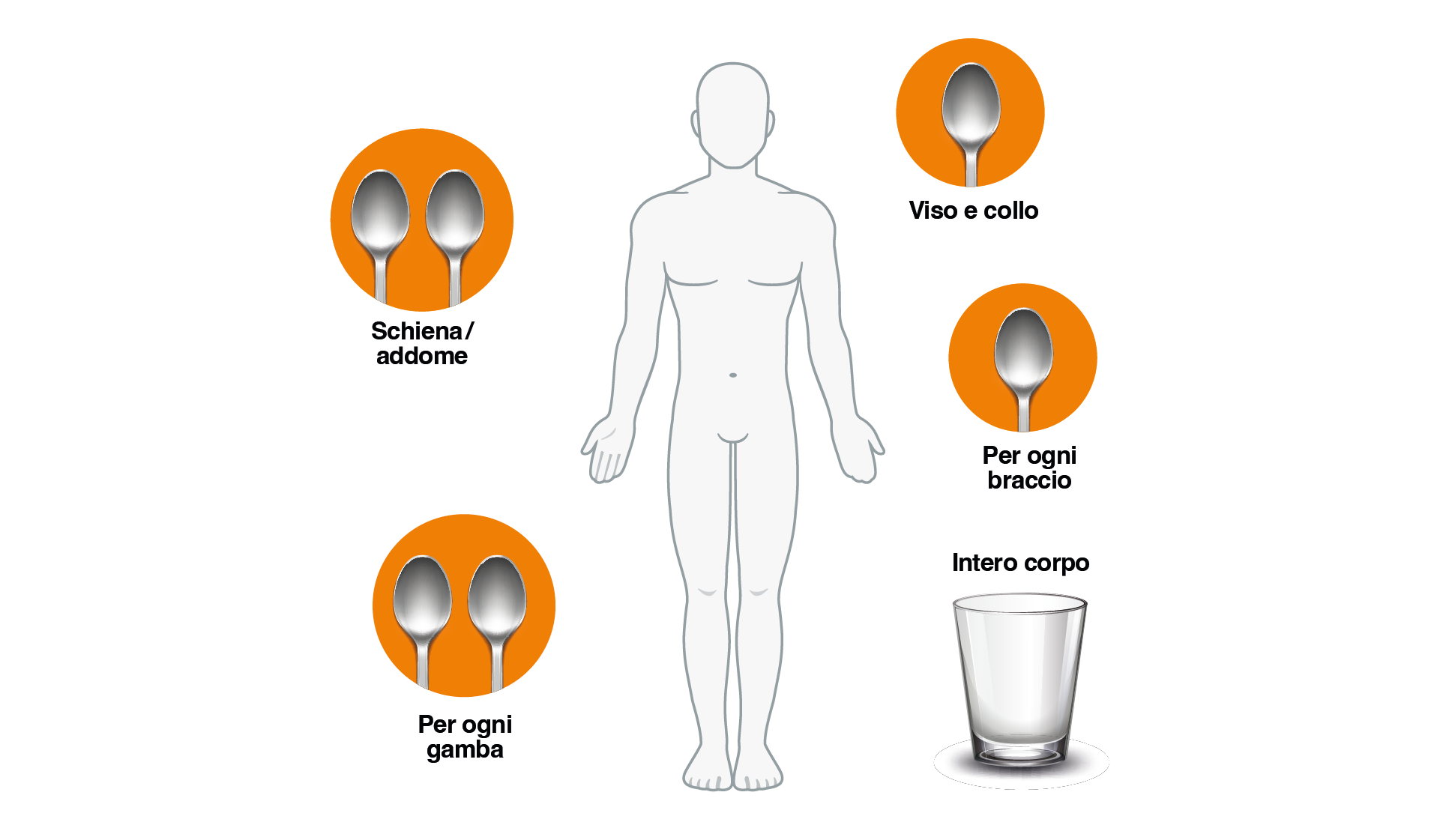 Figura 1: Quantità raccomandate per l’applicazione topica di prodotti per la fotoprotezione al fine di raggiungere il grado di protezione dichiarato in etichetta.
Figura 1: Quantità raccomandate per l’applicazione topica di prodotti per la fotoprotezione al fine di raggiungere il grado di protezione dichiarato in etichetta.
Fattore di protezione solare (SPF) Unità di misura dell’efficacia dei fotoprotettori definita come il rapporto tra:

dove per “dose minima eritematosa” si intende la quantità di energia necessaria affinché si manifesti una reazione eritematosa. È importante sapere che l’SPF è riferito alla sola protezione dai raggi che causano eritema, cioè quasi esclusivamente gli UVB. Il grado di protezione dai raggi UVA è espresso come “fattore di protezione UVA”, e corrisponde al rapporto tra:

Un prodotto concepito per garantire un buon grado di protezione dovrà quindi non solo proteggere sia dai raggi UVB che da quelli UVA, ma anche assicurare una proporzionalità tra questi 2 tipi di protezione: all’aumentare dell’SPF aumenterà quindi anche il grado di protezione dai raggi UVA. Di conseguenza, entrambi i gradi di protezione devono essere chiaramente esplicitati nelle etichette dei prodotti solari, e i genitori dovrebbero essere istruiti su quali informazioni cercarvi. Le informazioni fondamentali da verificare nella selezione di un prodotto per la fotoprotezione sono quindi:
- il valore di SPF, normalmente accompagnato da diciture che ne ribadiscono il livello di efficacia in maniera più semplice ed esplicita, come protezione “bassa” (SPF 6-10), “media” (SPF 15-25), “alta” (SPF 30-50) e “molto alta” (SPF 50+); è da far notare che nessun prodotto, nemmeno quelli appartenenti a quest’ultima categoria, garantisce una protezione dalla totalità dei raggi UV;
- il valore del fattore di protezione dai raggi UVA, che dovrebbe essere pari ad almeno 1/3 dell’SPF.3,5
Tra i prodotti in grado di proteggere dai raggi UVA, andrebbe poi fatta una distinzione tra quelli in grado di schermare sia gli UVA1 che gli UVA2: sono infatti più rari i prodotti in grado di assorbire o riflettere efficacemente i raggi UVA1, ampliando significativamente il grado di protezione cutanea offerta (Tabella 1).3
Tabella 1: Alcuni tra i principali agenti fotoprotettori e relativa efficacia nei confronti dei raggi UVA1, UVA2 e UVB (Adattato da rif. 3 e 13)
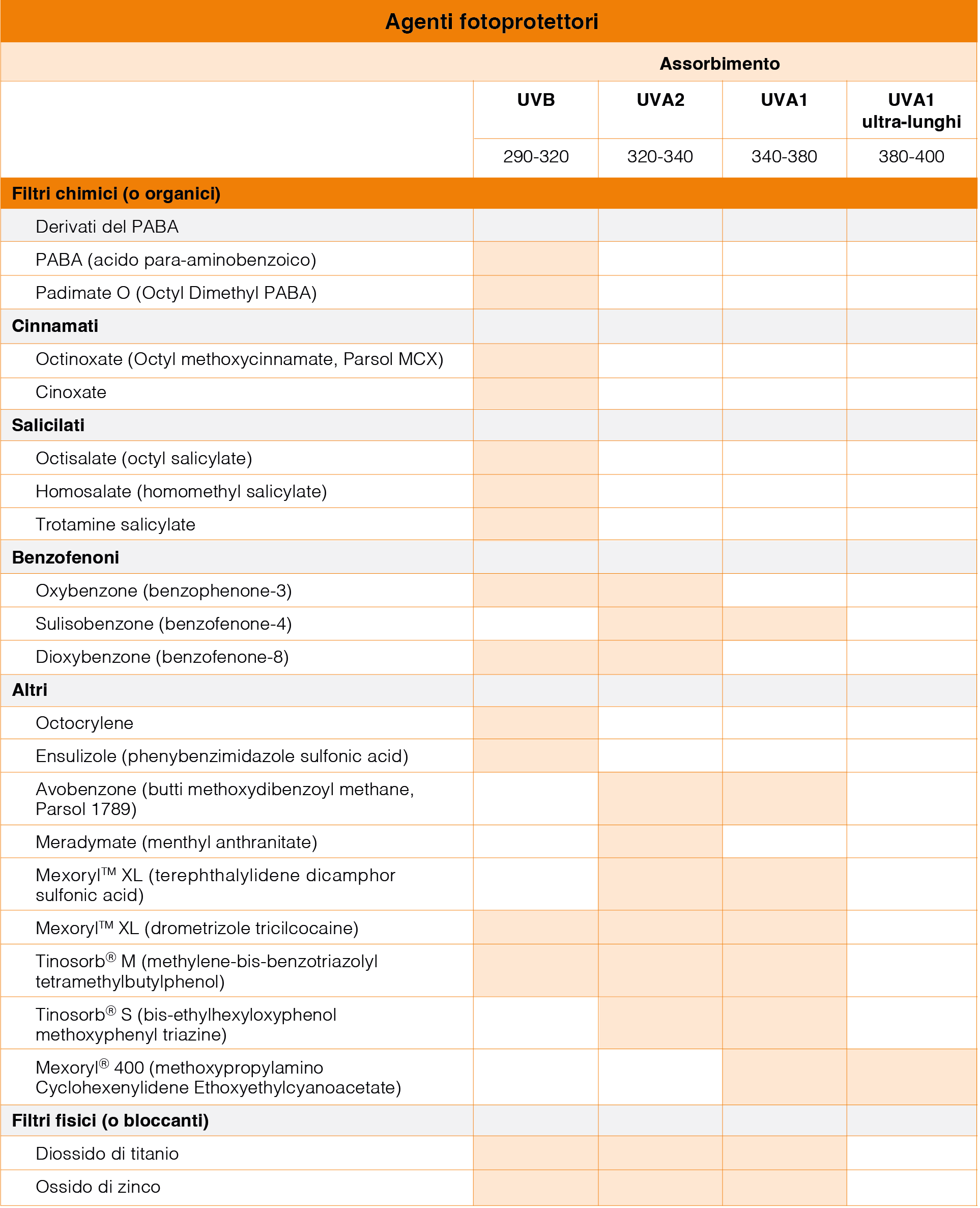
L’approccio più utilizzato per ottenere prodotti in grado di massimizzare lo spettro di protezione è quello di miscelare più componenti, a bassa percentuale, che proteggano da tipi diversi di radiazione anche grazie a un effetto sinergico. Questo spesso si ottiene miscelando tra loro agenti fotoprotettori fisici e chimici.13
Resistenza e fotostabilità
La resistenza è la capacità della protezione solare di mantenersi efficace anche in presenza di condizioni avverse (acqua, sudore); questa è una caratteristica particolarmente importante da valutare per l’età pediatrica. La fotostabilità è invece la capacità del filtro solare di mantenere inalterata la propria capacità protettiva per l’intera durata dell’esposizione (cioè per 2 ore, intervallo oltre il quale il prodotto deve essere applicato nuovamente).3,6
Water-resistant e water-proof
Entrambe le diciture si riferiscono alla capacità del prodotto di garantire il mantenimento di un certo SPF anche dopo l’immersione in acqua. Più nello specifico, tali prodotti garantiscono un SPF almeno pari al 50% dell’SPF iniziale dopo 2 (water-resistant) o 4 (water-proof) immersioni di 20 minuti ciascuna. I test utilizzati per questo tipo di verifiche sono specificati dall’ente Cosmetics Europe e seguono le norme ISO.6,14,15
3.2 Formulazioni e texture
Un importante aspetto differenziante tra i vari prodotti per la fotoprotezione è quello relativo alla formulazione: esistono infatti prodotti in crema, fluido, spray, roll-on ecc. La scelta della formulazione più idonea deve essere personalizzata in base all’età e alla compliance del soggetto: le formulazioni spray hanno sollevato preoccupazioni circa il rischio di inalazione, durante l’applicazione, di nanoparticelle di composti potenzialmente dannosi. Queste preoccupazioni non sono state confermate da studi clinici, ma è comunque consigliabile evitarne l’uso durante la prima infanzia.9,10,14 Queste formulazioni possono essere invece vantaggiose quando consigliate agli adolescenti, grazie alla loro maggiore facilità d’applicazione. Un ulteriore aspetto potenzialmente rilevante per gli adolescenti è la trasparenza del prodotto: in quest’ottica, gli agenti fotoprotettori con dimensione particellare compresa tra 40 e 60 nm rappresentano il migliore compromesso tra efficacia e trasparenza. Particelle di maggiori dimensioni, infatti, potrebbero proteggere più efficacemente, ma rendono i prodotti meno facili da applicare e assorbire, e quindi più probabilmente associati a scarsa compliance. Infine, non è da sottovalutare quanto la formulazione possa incidere sulla probabilità di applicare la giusta quantità di prodotto necessaria al fine di raggiungere il grado di protezione dichiarato. Ad esempio, i prodotti in spray potrebbero essere dispersi dal vento e potrebbe essere più difficile valutare l’omogeneità dell’applicazione, dato che sono generalmente trasparenti e concepiti per essere assorbiti molto velocemente. È stato invece osservato che i contenitori con dispenser sono associati a un maggiore quantitativo di prodotto applicato rispetto ai classici flaconi o ai prodotti roll-on.6,12,14
4.1 Raccomandazioni generali
In linea con le raccomandazioni delle principali linee guida dermatologiche e con le indicazioni della Comunità Europea5, il panel raccomanda, per tutti i bambini e gli adolescenti, l’assunzione delle seguenti regole generali:
- Evitare l’esposizione al sole nella fascia oraria 11–16.
- Se possibile, proteggere il più possibile la pelle con indumenti appropriati, soprattutto indossando un cappello; anche gli occhiali fanno parte della protezione solare.
- Applicare un’abbondante quantità di fotoprotettore 15-30 minuti prima dell’esposizione, rinnovando l’applicazione ogni 2 ore e dopo il bagno o un’attività fisica associata a sudorazione intensa.
- Proteggere la pelle anche quando il cielo è nuvoloso o si sta all’ombra.
Si noti che applicare un quantitativo inferiore di prodotto per la fotoprotezione ne riduce l’efficacia in misura rilevante: ad esempio, applicare metà del quantitativo minimo utile può ridurre da due a tre volte la protezione offerta. È inoltre fondamentale porre l’attenzione sul fatto che l’utilizzo di un prodotto per la fotoprotezione non deve associarsi a un “falso senso di sicurezza” che induca a esporsi al sole troppo a lungo, dato che parte delle radiazioni potrebbe comunque non essere schermata, a seconda del prodotto utilizzato.5,6
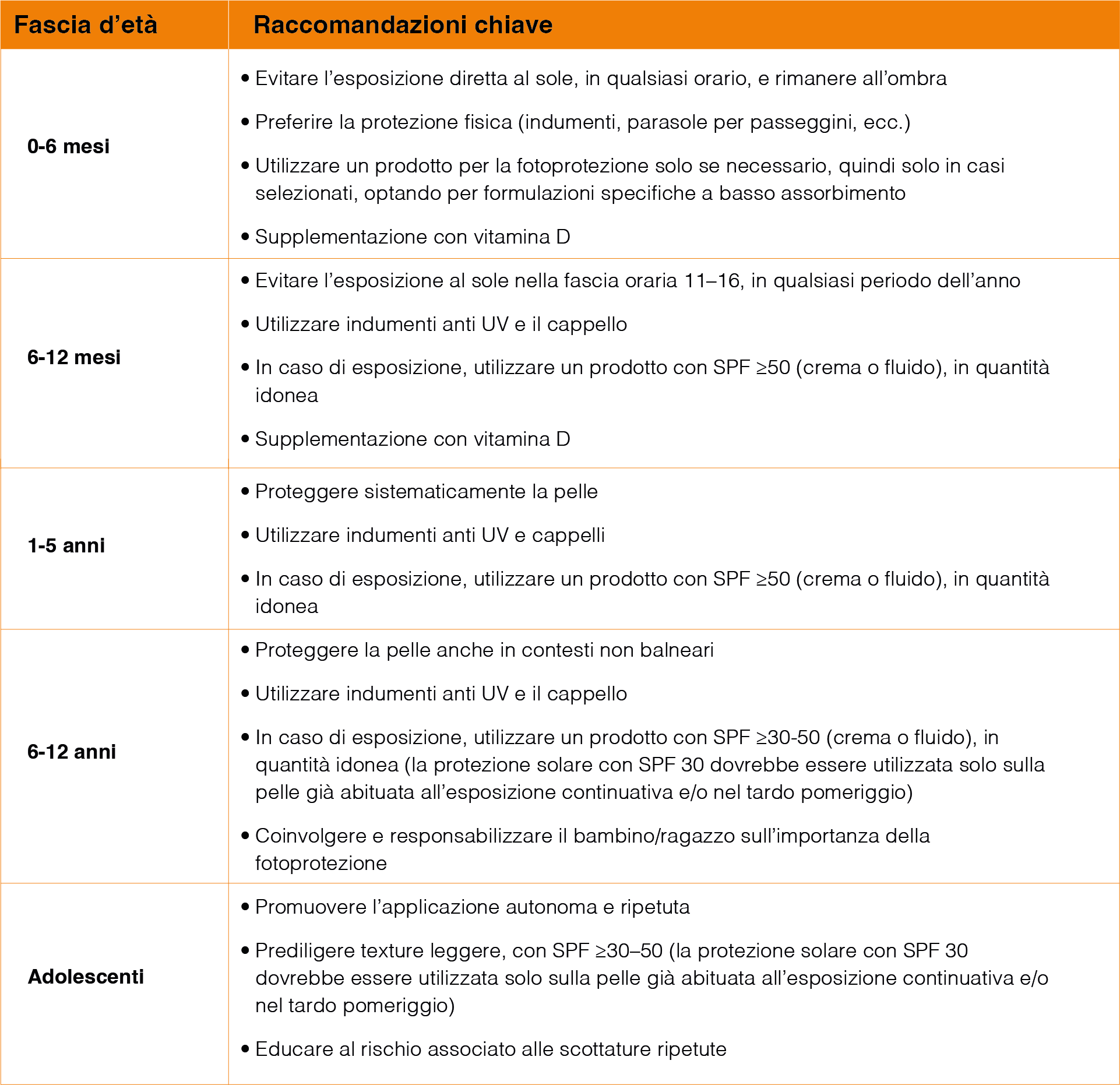
4.2 Raccomandazioni specifiche in base all'età
4.3 Ulteriori considerazioni
Le raccomandazioni definite dal panel devono essere adattate e graduate in base a diversi fattori che incidono sulla suscettibilità della pelle ai rischi dell’esposizione solare, come fototipo, latitudine, familiarità per melanoma o altre situazioni specifiche (come ad es. contemporaneo utilizzo di terapie farmacologiche fotosensibilizzanti).6
Classificazione di Fitzpatrick dei fototipi

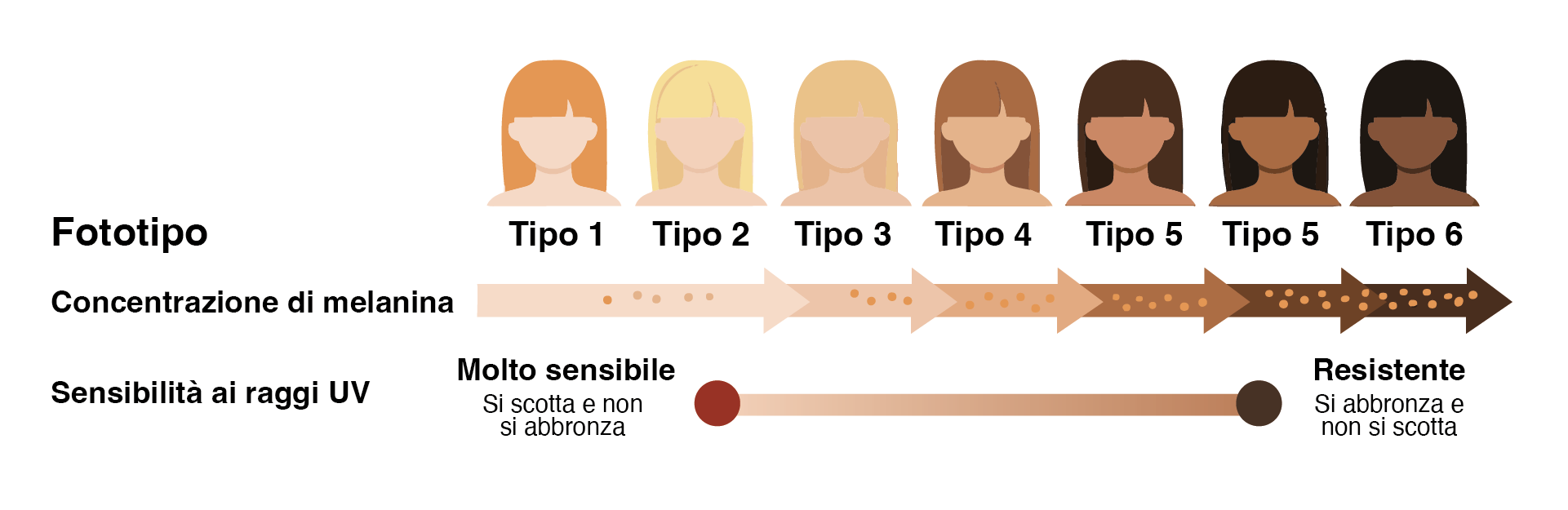 Figura 2: rappresentazione grafica dei diversi fototipi e della relativa sensibilità ai raggi UV.
Figura 2: rappresentazione grafica dei diversi fototipi e della relativa sensibilità ai raggi UV.
Per le pelli più chiare (fototipo 1-3) la fotoprotezione deve essere più rigorosa e continuativa; per le pelli più scure il rischio di scottature è minore, ma la fotoprotezione ricopre comunque un ruolo importante per la prevenzione dei tumori della pelle a lungo termine.
La prevenzione a lungo termine richiede interventi costanti e non limitati al contesto estivo/balneare. Bisogna considerare infatti quanto tempo effettivamente i bambini e i ragazzi passano all’aria aperta, tenendo conto anche dello sport outdoor e della frequentazione di centri estivi o della montagna. Si suggerisce quindi di:
a. In città:
- applicare un prodotto con SPF ≥30–50 sulle aree scoperte del corpo (viso, collo, avambracci).
- applicare prima della scuola e prima di recarsi in spazi all’aperto come il parco giochi.
b. Per chi pratica sport:
- prediligere un prodotto con SPF 50 resistente all’acqua/sudore e utilizzare indumenti anti-UV.
c. In montagna:
- utilizzare un prodotto con SPF 50 (l’esposizione al sole in montagna è particolarmente rischiosa per il ridotto spessore dell’atmosfera e per la riflessione della luce dovuta alla neve).
d. Nei centri estivi:
- applicare un fotoprotettore prima di recarsi al centro estivo e istruire lo staff e/o il bambino/ragazzo alle applicazioni ripetute.
5. Conclusioni
Alla luce delle raccomandazioni indicate in questo documento di consensus, è evidente che il pediatra ricopre un ruolo indispensabile nella diffusione e nella promozione di buone pratiche di fotoprotezione. La scelta dei comportamenti e dei prodotti più idonei per fascia d’età e per tipo di pelle passa attraverso la corretta comunicazione dei rischi legati all’esposizione solare e delle differenze qualitative delle diverse opzioni disponibili sul mercato, nonché sul loro corretto utilizzo. I tumori cutanei sono in gran parte prevenibili con l’acquisizione di abitudini quotidiane idonee, e l’età pediatrica è il momento ideale per cominciare a far maturare questa consapevolezza. Si tenga conto, infatti, che in età adolescenziale l’uso della protezione solare potrebbe calare a causa del valore estetico comunemente attribuito all’abbronzatura.3,5,6
Il pediatra è nella posizione ideale per sensibilizzare genitori e caregiver, soprattutto in quest’epoca storica in cui molte persone, prima di rivolgersi ai professionisti della salute, cercano di informarsi sul web o sui social, dove informazione e disinformazione possono trovare lo stesso peso e lo stesso potenziale di diffusione.16,17Fondamentali, in questo contesto, sono l’autorevolezza e l’affidabilità che solo una figura professionale come quella del pediatra può garantire nel rassicurare i genitori circa la sicurezza dei filtri solari, e di come i comprovati benefici della protezione solare superino ampiamente i potenziali rischi che, seppure espressi, non hanno ancora trovato conferme negli studi clinici.3,8,12
Altrettanto indispensabile è il ruolo del dermatologo, soprattutto quello pediatrico: le persone che consultano i dermatologi hanno una consapevolezza e un’abitudine alla fotoprotezione significativamente maggiori rispetto a chi non ricerca questo tipo di consulenza. L’implementazione di interventi educazionali, possibilmente in ambiente scolastico, può rappresentare una strategia efficace di sensibilizzazione sui rischi e sull’importanza della fotoprotezione.4,6,16
Per promuovere una maggiore consapevolezza circa i rischi dell’esposizione solare e un più attento monitoraggio dei fattori di rischio, potrebbe essere utile l’implementazione di una Sun Card pediatrica, cioè una scheda allegata al libretto sanitario dove registrare fototipo, scottature e abitudini di esposizione del bambino.
Progetto realizzato grazie al contributo non condizionante di La Roche-Posay


Lascia un commento